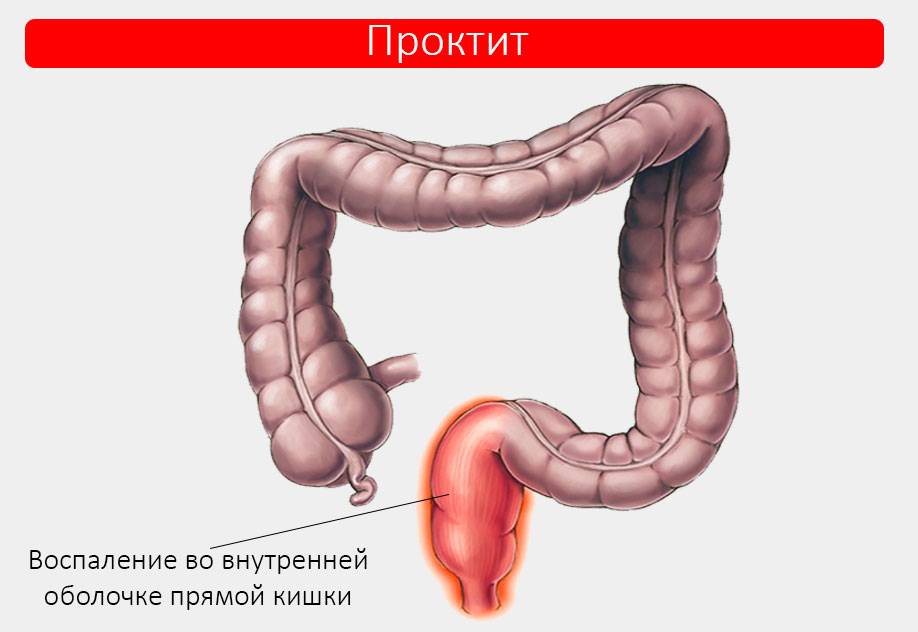
Проктит — воспаление во внутренней оболочке прямой кишки. Имеет различный патогенез. Ему сопутствуют постоянные позывы к дефекации, неприятные чувства при походах в уборную, каузалгия, ощущение инородного предмета в анусе.
При острой форме наблюдается краснота эпидермиса, симптоматика отравления. При хронической патологии общая клиническая картина отсутствует. Специалист ставит диагноз, опираясь на анамнез, результаты визуального осмотра, ректальной и эндоскопической диагностики. Лечение нацелено на устранение причины возникновения воспалительного процесса. Назначаются специальная диета, антибиотики, анальгетики, дезинфицирующие медикаменты.
Патогенез
Провоцирует формирование проктита:
- попадание патогенных микроорганизмов из участков, находящихся в верхней области кишечника;
- аутоиммунные заболевания, аллергические процессы;
- продолжительное использование слабительных без перерыва;
- чрезмерное потребление спиртной продукции, острых блюд и соусов.
К местным причинам возникновения воспалительного процесса относится:
- регулярные запоры, диарея;
- продолжительное применение ректальных свечей, таблеток;
- анальные сексуальные контакты.
Вызывать патологию могут сифилис, гонорея, глисты, туберкулезная палочка. Форм у воспалительного процесса много.
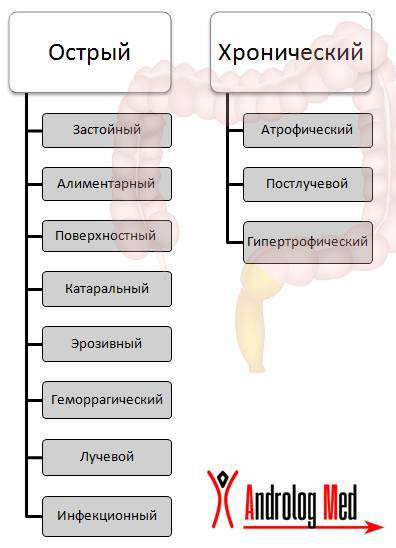
Классификация
Проктит бывает острый и хронический. Принято определять разновидности патологии:
- Застойный: формируется при регулярных запорах и патологических изменениях в кровообращении в малом тазу.
- Алиментарный: возникает при нерациональном питании, алкоголизме.
- Поверхностный: поражает верхние слои слизистой.
- Катаральный: сопровождается кровоизлияниями.
- Эрозивный: на стенках формируются язвенные поражения.
- Геморрагический: сопутствует геморрою.
- Лучевой: формируется при лучевой терапии, применяемой для удаления опухолей.
- Инфекционный: возникает при инфицировании возбудителя гонореей, герпесом. При заражении хламидиями, гонококками. Начинается гнойный процесс.
Все перечисленные типы относятся к острому проктиту. Хроническое воспаление бывает следующих разновидностей:
- атрофический: возникает при дистрофии слизистой;
- постлучевой: то же самое что и лучевой проктит, но носит хронический характер;
- гипертрофический: стенки кишечника утолщаются, приобретают рыхлость.
Любая форма без адекватных лечебных мероприятий приведет к осложнениям. Поэтому воспалительный процесс нужно вовремя выявить и обратиться в больницу для помощи.
Симптоматика
Признаки острого течения недуга:
- острая боль в пораженном месте, увеличивающаяся при походах в уборную “по-большому”;
- тяжесть, каузалгия, дискомфорт;
- болевой синдром в промежности (переходящий во влагалище, пенис и мошонку), поясничном отделе;
- кровяная или гнойная слизь;
- увеличение температуры;
- общее ухудшение состояния, озноб, постоянная усталость, сонливость;
- запоры или понос;
- постоянные и мучительные позывы сходить в уборную;
- при язвенном и некротическом проктитах выходят сгустки кровяной жидкости с калом.
Клиника острого воспаления проявляется уже спустя 3-4 часа или пару дней. При адекватной схеме терапии неприятные симптомы проходят в короткий временной отрезок.
Проявления хронической формы:
- болевой синдром выражен слабо, не доставляет особого дискомфорта;
- незначительное свербящее чувство и каузалгия;
- температура повышается редко, если это происходит, то показатель не превышает 37 градусов;
- слизистые и гнойные выделения, наблюдающиеся все время;
- кровяные примеси в кале при некоторых разновидностях воспаления;
- побледнение эпидермиса, анемия при кровоизлияниях хронического характера;
- истощение: проявляется при злокачественных формированиях и остальных смертельных заболеваниях.
Хронический недуг формируется при нелеченной острой форме или в виде самостоятельного заболевания.
Диагностика
При определении верного диагноза врач руководствуется жалобами больного, результатами ректального осмотра и данными эндоскопического, рентгенологического обследования, лабораторных анализов. Совершается изучение анального отверстия для определения клинической картины. Далее производится пальпация для обнаружения спазмов, расслабленности сфинктера, отека внутренней оболочки, сужения прохода и остальных нарушений.
Для определения формы и типа, степени поражения назначается ректороманоскопия. Эта методика признана наиболее достоверной и дает возможность изучить больше 35 см кишечника. При диагностических манипуляциях принимают во внимание:
- состояние стенок кишечника;
- присутствие патологических изменений;
- отклонения от цветовой нормы;
- присутствие новообразований;
- гнойную или слизистую жидкость;
- состояние рисунка сосудов.
Диагностика совершается аппаратом ректороманоскопом. При запущенных формах патологии берется биоматериал на биопсию с дальнейшей гистологией. При исследовании по рекомендации специалиста используется средство с содержанием антибиотиков. Это способствует скорейшему заживлению травмированной области.
Дополнительно применяются колоноскопия, фиброгастродуоденоскопия. Они необходимы для установления патогенеза проктита. При возможности сужения трубчатого органа применяют ирригоскопию, ирригографию. Для определения количественного показателя лейкоцитов, наличия болезнетворных бактерий и паразитов собирается анализ каловых масс.
Проктит зачастую сопутствует геморрою, полипозу, парапроктиту, онкологии и болезням, провоцирующим воспалительные процессы в перианальной зоне, слизистых нижней части кишечника.
Постановка достоверного диагноза осуществляется только после всех совершенных исследований. Дополнительно может быть применена диагностика влагалища у женщин и уретры у мужчин. Это необходимо для исключения гонорейного или трихомонадного патогенеза возникновения воспаления. Также назначается обследование на наличие туберкулезной палочки.
Лечебные мероприятия
Терапевтические мероприятия предусматривают диету больного, которую соблюдать нужно обязательно. Из питания исключается:
- продукция с высоким содержанием жиров;
- острое, соленое, пряности;
- сладости;
- продукция с сильной кислотностью;
- овощи, ягоды, фрукты;
- спиртная продукция.
Потреблять разрешено:
- яйца в умеренном количестве;
- крупы (гречиха, овсянка и прочее);
- творог с низкой жирностью;
- диетические мясо и рыбу, приготовленными на пару;
- супы на овощном отваре с кашицеобразной гущей;
- котлеты, фрикадельки;
- кисель не слишком сладкий;
- зачерствевший хлеб.
Лечение производится амбулаторно. Госпитализация бывает необходима только при тяжелых формах патологии. Специалист назначает рациональные физические нагрузки. Все время пребывать в спокойном состоянии нежелательно. Это спровоцирует атрофию мускулатуры прямой кишки. Упражнения показаны и при проктите хронического характера.
Лечение предусматривает применение:
- антибактериальных противовоспалительных препаратов из группы пенициллинов, макролидов, левомицетинов, цефалоспоринов, аминогликозидов, нитроимидазолов, тетрациклинов (назначаются доктором при проктите, спровоцированном инфицированием болезнетворными микробами);
- спазмолитиков в период обострения: Но-Шпа;
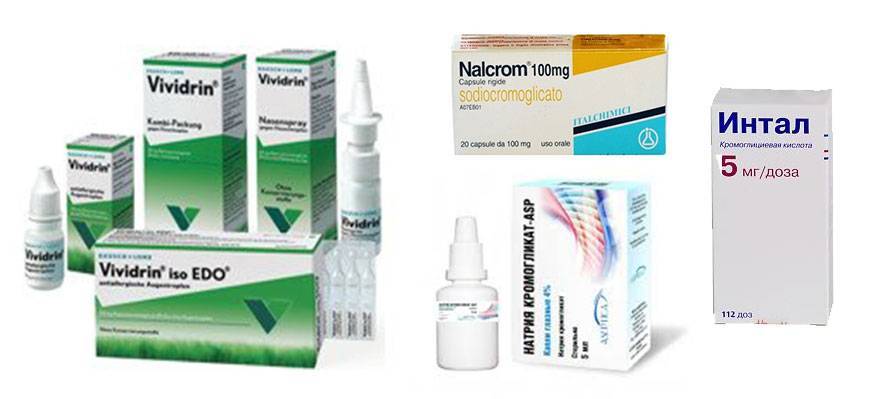
- антигистаминов: Вивидрин, Налкром, Интал, кромогликат натрия, Бихромат (для расслабления мускулатуры, купирования болевого синдрома, облегчения дефекации);
- очистительных клизм (совершаются ежедневно с использованием кружки Эсмарха);
- клизм с целебными травами;
- сидячих ванн с раствором перманганата калия (оказывают антисептическое воздействие, уничтожают инфекцию);
- ректальных капсул и инъекций для скорейшего восстановления тканей кишечника;
- глюкокортикоидов, улучшающих синтез гормона коры надпочечников.
Точную дозировку и продолжительность приема определяет доктор лично для каждого больного.
При хронической форме проктита применяются:
- санаторно-курортный отдых;
- грязевая терапия;
- массаж;
- радиационные ванны;
- потребление целебных минеральных вод;
- прогревание током высоких частот;
- ЛФК.
При развитии тяжелых осложнений показано хирургическое воздействие. Операция бывает необходима:
- при парапроктите: совершается резекция ткани, покрытой гнойным налетом;
• при стриктуре делается расширение; - при язвенном колите, отсутствии результата после медикаментозных методов лечения, при новообразованиях совершают соответствующие оперативные вмешательства.
Средства нетрадиционной медицины не способны справиться с проктитом. Напротив, самолечение может привести к неблагоприятным последствиям. Народные способы возможно использовать в качестве вспомогательных методов к основной терапии. Они могут смягчить неприятную симптоматику. Перед использованием любого рецепта обязательна консультация медицинского работника. Это поможет избежать усугубления состояния больного.
АндрологМед рекомендует: проктит у детей
Воспалительный процесс формируется и в детском возрасте. Часто такое наблюдается с момента появления на свет до первого года жизни. Спровоцировать патологию могут:
- невосприятие молока, белка;
- присутствие в организме глистов;
- регулярные запоры;
- инфекции в кишечнике;
- проглатывание посторонних твердых тел;
- нерациональное кормление;
- постановка клизмы;
- насильственные действия в отношении младенца.
Определить проктит у ребенка можно по слизистым, кровянистым, гнойным выделениям на подгузнике. У малыша меняется оттенок кожных покровов. Наблюдаются потеря массы тела, запоры и метеоризм, дерматиты.
При возникновении перечисленной симптоматики младенца нужно незамедлительно показать педиатру. После проведенной диагностики детский специалист назначит эффективную схему лечения, которая включает:
- искусственное вскармливание;
- специальный диетический стол;
- курс терапии спазмолитическими препаратами;
- постановку клизм и ректальных свечей;
- УВЧ;
- ультразвуковую терапию и т.д.
Своевременно принятые меры и верно подобранное лечение поможет избежать развития осложнений у грудничка.
Осложнения и профилактика
Если не начать лечить проктит, начнутся осложнения:
- парапроктит острой формы: проявляется в жировых клетках, обволакивающих кишку;
- хронический парапроктит и ректальные фистулы: отверстия, формирующиеся из-за гнойного поражения тканей, соединяющие кишку с поверхностью эпидермиса, рядом находящимися органами;
- пельвиоперитонит: воспалительное поражение в тазовой брюшине внутренняя оболочка живота;
- сигмоидит и колит: воспаления в верхних частях кишечника;
- полипы и онкологические опухоли в ЖКТ: осложнения полипа хронического характера;
- сужение кишечника из-за рубцевания, спровоцированных воспалением тяжелого течения;
- ухудшение защитных сил, вызванное хроническими инфекционными поражениями, воспалениями.
Специфической профилактики проктита не существует. Снизить риск его формирования поможет следующее:
- рациональное питание;
- полный отказ от сигарет и спиртосодержащей продукции;
- соблюдение гигиенических правил в отношении гениталий;
- применения контрацептивов при сексуальном контакте;
- своевременная терапия сопутствующих патологий.
Профилактические меры у пациентов детского возраста:
- четкое соблюдение диетического стола матери в период вынашивания плода и при лактации;
- правильное питание младенца;
- постепенное введение в рацион твердых продуктов, после появления жевательных рефлексов;
- потребление ребенком свежей пищи, овощи и фрукты должны быть тщательно вымыты;
- гигиена рук и тщательное подмывание новорожденного;
- осторожное и грамотное применение ректальных средств;
- контроль над малышом во время игры с предметами, которые он может случайно проглотить, очистка ягод и фруктов от косточек;
- своевременная терапия болезней ЖКТ и мочевыводящей системы.
Все перечисленное сводит вероятность образования проктита к минимуму, но не обезопасит человека от него на 100%. Если болезнь все-таки проявила себя, нужно обратиться к врачу. Чем раньше будет начато лечение, тем быстрее пациент пойдет на поправку.